Internationalt fokus på behandling af den ’hypermobile skulder’
Behnam Liaghat, PhD, Specialist i sportsfysioterapi, Institut for Idræt og Biomekanik, Syddansk Universitet, Odense, Danmark og Center for Evidensbaseret Ortopædkirurgi, Ortopædkirurgisk Afdeling, Sjællands Universitetshospital, Køge, Danmark.
Korresponderende forfatter
Behnam Liaghat, e-mail: bliaghat@health.sdu.dk

Resumé
Patienter med en ’hypermobil skulder’ har kroniske smerter og funktionsnedsættelse, der kan forringe deres livskvalitet. Der er i et internationalt perspektiv øget fokus på at finde en optimal behandling for hypermobile led. Denne tendens ses bl.a. ved to publicerede RCT-studier fra 2022, som undersøger effekten af superviseret skulderspecifik træning for den ’hypermobile skulder’ og giver de første data til at understøtte træning som behandling.
Definition af den ´hypermobile skulder´
I 2017 blev de internationale kriterier for symptomatisk hypermobilitet opdateret.1 Under betegnelsen Hypermobility Spectrum Disorder (HSD), som samlet dækker over hypermobilitet med samtidige smerter og symptomer, har der været særligt fokus på området1. Den ’hypermobile skulder’, kendetegnet ved evnen til at bevæge leddet ud over det normale bevægeudslag, kan være en forudsætning for optimal præstation i sport såsom svømning, dans og gymnastik, hvor der stilles krav til bevægelse eller positioner i yderstilling 2, 3. Bagsiden af at kunne føre armen i ekstreme positioner er, at mere end fire ud af fem udvikler kroniske smerter og mekaniske symptomer såsom instabilitet, løshed og subluksation 4, 5. For nogle vil skulderen i værste fald subluksere, når armen bevæges i hverdagsaktiviteter6.
Den ’hypermobile skulder’ kan være erhvervet, f.eks. efter en traumatisk luksation med skade på ledkapslen, labrum og ledbånd som forringer den passive stabilitet, eller være erhvervet grundet gentagne sportsbevægelser i ekstreme positioner. Den ’hypermobile skulder’ kan også være medfødt, enten som en lokal hypermobilitet eller som en del af generaliseret ledhypermobilitet, hvor flere af kroppens led kan bevæges ud over det normale bevægeudslag3.
Udover kroniske skuldersmerter rapporterer patienter med en hypermobil skulder også nedsat funktion, øget smerteintensitet og forringet livskvalitet2, 4, 5, 7, 8. Desuden har kliniske undersøgelser givet information om skulderens biomekanik og muskelsenefunktion.
Nedsat muskelsenestivhed er et almindeligt fund og menes at være et væsentligt træk ved den hypermobile skulder. Rombaut et al., 2012, fandt at muskelseneenheden i underbenet hos patienter med hypermobile led (hypermobil Ehlers-Danlos Syndrom (hEDS)) har ændrede passive egenskaber9. Forskerne foreslog, at de observerede ændringer muligvis var relateret til ændringer i bindevævet. I en nyere undersøgelse fandt Alsiri et al., 2019, nedsat muskuloskeletal vævsstivhed i skuldrene hos patienter med HSD ved hjælp af elastografi, som er en metode til ultralydsbilleddannelse, der i stigende grad bruges til at forstå vævskvalitet.10 Endvidere fandt en undersøgelse af Kjær et al., 2020, at patienter med hEDS har et større tilgængeligt subakromialt rum end personer uden hEDS, hvilket indikerer et øget glid mellem ledhoved og ledskål under skulderbevægelse11.
Når den passive stabilitet er nedsat (dvs. nedsat stivhed og øget translation), stilles der større krav til den aktive stabilitet, såsom muskelsenekomplekset, for at opretholde tilstrækkelig centrering og stabilitet i leddet12. Spanhove et al., 2020, fandt ændret scapular kinematik (mindre scapular opadrotation og posterior tilt) og muskelubalance (større muskelaktivitet i infraspinatus, midterste trapezius og bagerste deltoideus) i en undergruppe af patienter med HSD / hEDS og skulderinstabilitet13. Disse resultater understøttes yderligere af en nylig undersøgelse af Coussens et al., 2021, der rapporterede, at grebsstyrke og muskeludholdenhed i skulder- og overekstremitetsmusklerne var ens mellem patienter med HSD og hEDS, men signifikant lavere end hos raske personer14. Scapular muskelubalancer og nedsat styrke er også blevet fundet i asymptomatiske populationer med hypermobile skuldre15, 16. Disse resultater viser, at potentielle funktionstab relateret til skulderbevægelse ikke kun involverer glenohumeralleddet, men kan også være relateret til nedsat scapular funktion.
Træning som behandling
Der er begrænset evidens for behandlingen af den ’hypermobile skulder’, men der er over de seneste år kommet større efterspørgsel og interesse for træning som behandling17. Der er to overvejende måder at anskue træningsbaseret behandling til den ’hypermobile skulder’ på.
Den første er den traditionelle og forsigtige træningsfilosofi, der bygger på tanken om approksimation i leddet. Her vælges øvelser som bygger på biomekanisk forståelse med fokus på at centrere overarmens ledhoved, caput humeri, i forhold til ledskålen, cavitas glenoidale samt presse ledfladerne tæt på hinanden18. Denne træningsfilosofi bakkes op af de seneste biomekaniske studier, som viser svært nedsat funktion og øget translation i den ’hypermobile skulder’. I et studie af Spanhove et al., 2022,19 med 21 deltagere undersøgte forskerne denne træningstilgang i et 24-ugers skræddersyet hjemmebaseret træningsprogram med fire øvelser: skulderløft (shrug), udadrotation, glideøvelser på bord og på væggen (Tabel 1). Øvelserne havde tre niveauer A, B og C (nemmeste til sværeste sværhedsgrad) i tre faser. I Fase 1 (baseline til uge 12) udførte alle patienter udelukkende øvelser på A-niveau dagligt. I Fase 2 (uge 13-18) gennemførte patienter niveau A og B øvelser fem gange om ugen. Fase 3 (uge 19-24) bestod også af at udføre niveau C-øvelser med mindst tre sessioner om ugen. Patienterne blev rådet til ikke at fortsætte med øvelserne, hvis skuldersmerterne under træningen oversteg 5/10 på en numerisk smerterangsskala. Træningsprogrammet blev sammenlignet med et 24-ugers standardiseret hjemmebaseret træningsprogram, der ifølge forskerne afspejler evidensbaseret vanlig praksis bestående af øvelser opdelt i fire typer: balance og proprioception, isometrisk styrke, rotator cuff-øvelser og åben kinetic chain. Forskerne fandt, at patienterne forbedrede sig lige meget ved at udføre de to træningsprogrammer.

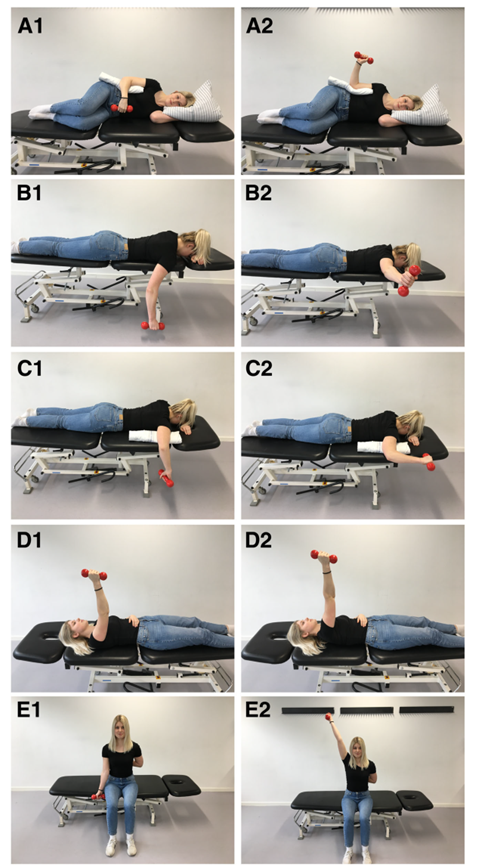
I den anden ende af spektret finder vi den progressive tunge styrketræning. Denne træningsfilosofi bygger på, at styrketræning med høj belastning generelt resulterer i en markant stigning i muskeltværsnittet, det neurale drive og øget senestivhed, som alle er vigtige komponenter for at opnå aktiv skulderstabilitet under bevægelser i hverdagen. Mange klinikere tøver med at bruge tung styrketræning for den ´hypermobile skulder´ på grund af usikkerhed om patientsikkerhed, behandlingseffekt og fordi de nuværende retningslinjer fraråder tung styrketræning til denne gruppe20. I et studie af Liaghat et al., 2022,21 med 100 deltagere gennemgik halvdelen af deltagerne et 16-ugers progressivt tungt styrketræningsprogram tre gange ugentligt med fem øvelser rettet mod de scapulare muskler og rotatorcuffen (Figur 1). Ved første besøg blev der udført en fem repetitions maksimum (RM) test for at estimere 10 RM. De første tre uger bestod af en tilvænningsperiode, der progredierede programmet fra tre sæt ved en belastning på 50% af 10 RM i uge 1, til 70% af 10 RM i anden uge og til 90% af 10 RM i tredje uge. De efterfølgende seks uger (uge 4-9) indeholdt tre sæt af 10 RM, og fra uge 10-15, var belastningen fire sæt af 8 RM. En restitutionsperiode blev anvendt i uge 16 for at give mulighed for den anabolske respons forud for opfølgningstesten. Acceptable smerter (5/10 på en numerisk smerterangsskala) var tilladt.
Hvad er det nye?
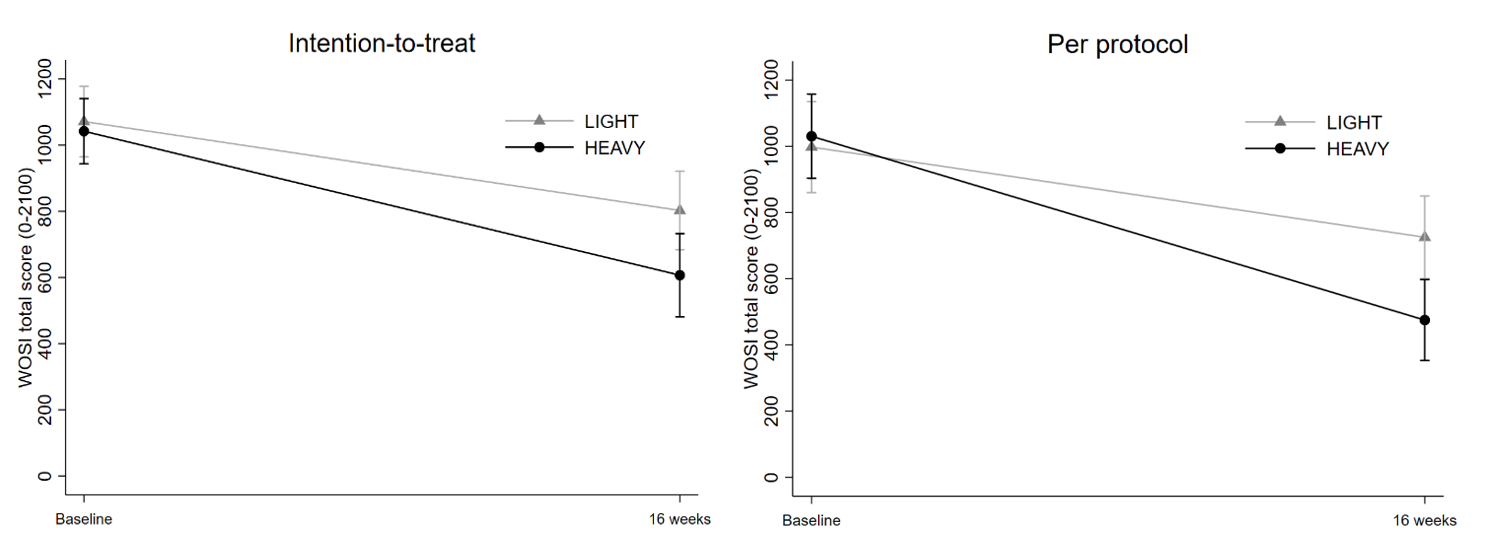
Træningsprogrammet blev sammenlignet med let skuldertræning bestående af ni øvelser. Fase 1 (uge 1-4) bestod af isometrisk scapular korrektion, Fase 2 (uge 5-10) var isometriske skulderøvelser i neutral position, og i uge 11-13 en kombination af isometriske og dynamiske øvelser med lille bevægeudslag med elastikmodstand fra en gul TheraBand elastik. I Fase 3 (uge 14-16) var øvelserne dynamiske med små bevægeudslag. 93 ud af 100 patienter (93%) gennemførte 16-ugers evalueringen. Der var en statistisk signifikant forskel til fordel for det progressive tunge styrkeprogram sammenlignet med let skuldertræning ved det primær end-point efter 16 uger målt på Western Ontario Shoulder Instability Index (WOSI, skala 0–2100, 0=bedst, minimal important difference: 252 point) (−174.5 points, 95% CI −341.4 to −7.7, justeret for alder, køn, baseline-værdi og klinik-cluster) (Figur 2), men det var uklart, om forskellen var klinisk relevant. Vi konkluderede, at tung styrketræning fremover kan anvendes som behandling til patienter med HSD og skuldersymptomer for at lindre symptomer og forbedre skulderfunktionen på kort sigt. Patienterne bør støttes i at håndtere den forbigående muskelømhed og hovedpine, som kan være bivirkninger forbundet med træningen. Fremtidige studier bør undersøge den kliniske relevans af gruppeforskellen, forklare de underliggende mekanismer og evaluere langtidseffekten. Progressiv tung styrketræning kan potentielt forbedre klinisk praksis og behandlingen af den alvorlige tilstand af HSD.
Kliniske implikationer
Der er god grund til optimisme omkring træningsbaseret behandling til den ´hypermobile skulder´, men det er for tidligt at give en stærk anbefaling for en træningsform fremfor en anden. De nyeste forskningsstudier er baseret på forskellige træningsfilosofier, men de er svære at sammenligne, da studiet af Spanhove et al., 2022,19 inkluderede en del patienter med hEDS fra et specialiseret hospitalsafsnit, mens studiet af Liaghat et al., 2022,21 primært inkluderede HSD fra primærsektoren. Patienterne fra de to grupper kan derfor formodes at være forskellige. Derfor vil det være god praksis at se de nuværende træningsinterventioner som et kontinuum med approksimerende øvelser for den meget symptomatiske ’hypermobile skulder’, som kan progredieres til øvelserne fra Liaghat et al, som er belastede open kinetic chain-øvelser. Mere international forskning, der bygger på de nye data fra Belgien og Danmark, kan være med til at understøtte træning som behandling for den ’hypermobile skulder’.
Referencer
1. Castori M, Tinkle B, Levy H, Grahame R, Malfait F, Hakim A. A framework for the classification of joint hypermobility and related conditions. Am J Med Genet C Semin Med Genet. 2017;175(1):148-57.
2. Johnson SM, Robinson CM. Shoulder instability in patients with joint hyperlaxity. J Bone Joint Surg Am. 2010;92(6):1545-57.
3. Grahame R. Joint hypermobility and genetic collagen disorders: are they related? Arch Dis Child. 1999;80(2):188-91.
4. Rombaut L, Malfait F, Cools A, De Paepe A, Calders P. Musculoskeletal complaints, physical activity and health-related quality of life among patients with the Ehlers-Danlos syndrome hypermobility type. Disabil Rehabil. 2010;32(16):1339-45.
5. Palmer S, Cramp F, Lewis R, Gould G, Clark EM. Development and initial validation of the Bristol Impact of Hypermobility questionnaire. Physiotherapy. 2017;103(2):186-92.
6. Liaghat B, Skou ST, Sondergaard J, Boyle E, Søgaard K, Juul-Kristensen B. Clinical Characteristics of 100 Patients With Hypermobility Spectrum Disorders and Shoulder Complaints With or Without Mechanical Symptoms: A Cross-sectional Study. Arch Phys Med Rehabil. 2022;103(9):1749-57.e4.
7. Johannessen EC, Reiten HS, Lovaas H, Maeland S, Juul-Kristensen B. Shoulder function, pain and health related quality of life in adults with joint hypermobility syndrome/Ehlers-Danlos syndrome-hypermobility type. Disabil Rehabil. 2016;38(14):1382-90.
8. Juul-Kristensen B, Ostengaard L, Hansen S, Boyle E, Junge T, Hestbaek L. Generalised joint hypermobility and shoulder joint hypermobility, – risk of upper body musculoskeletal symptoms and reduced quality of life in the general population. BMC Musculoskelet Disord. 2017;18(1):226.
9. Rombaut L, Malfait F, De Wandele I, Mahieu N, Thijs Y, Segers P et al. Muscle-tendon tissue properties in the hypermobility type of Ehlers-Danlos syndrome. Arthritis Care Res (Hoboken). 2012;64(5):766-72.
10. Alsiri N, Al-Obaidi S, Asbeutah A, Almandeel M, Palmer S. The impact of hypermobility spectrum disorders on musculoskeletal tissue stiffness: an exploration using strain elastography. Clin Rheumatol. 2019;38(1):85-95.
11. Kjaer BH, de Wandele I, Spanhove V, Juul-Kristensen B, Cools AM. Subacromial space outlet in female patients with multidirectional instability based on hypermobile Ehlers-Danlos syndrome and hypermobility spectrum disorder measured by ultrasound. J Shoulder Elbow Surg. 2020;29(3):600-8.
12. Veeger HE, van der Helm FC. Shoulder function: the perfect compromise between mobility and stability. J Biomech. 2007;40(10):2119-29.
13. Spanhove V, Calders P, Berckmans K, Palmans T, Malfait F, Cools A et al. Electromyographic muscle activity and three-dimensional scapular kinematics in patients with multidirectional shoulder instability. Arthritis Care Res (Hoboken). 2020;Nov 30. Epub ahead of print.
14. Coussens M, Lapauw B, Banica T, De Wandele I, Pacey V, Rombaut L et al. Muscle Strength, Muscle Mass and Physical Impairment in Women with hypermobile Ehlers-Danlos syndrome and Hypermobility Spectrum Disorder. J Musculoskelet Neuronal Interact. 2021.
15. Liaghat B, Juul-Kristensen B, Frydendal T, Marie Larsen C, Sogaard K, Ilkka Tapio Salo A. Competitive swimmers with hypermobility have strength and fatigue deficits in shoulder medial rotation. J Electromyogr Kinesiol. 2018;39:1-7.
16. Frydendal T, Eshoj H, Liaghat B, Edouard P, Sogaard K, Juul-Kristensen B. Sensorimotor control and neuromuscular activity of the shoulder in adolescent competitive swimmers with generalized joint hypermobility. Gait & posture. 2018;63:221-7.
17. Palmer S, Davey I, Oliver L, Preece A, Sowerby L, House S. The effectiveness of conservative interventions for the management of syndromic hypermobility: a systematic literature review. Clin Rheumatol. 2021;40(3):1113-29.
18. Spanhove V, De Wandele I, Kjær BH, Malfait F, Vanderstukken F, Cools A. The effect of five isometric exercises on glenohumeral translations in healthy subjects and patients with the hypermobility type of the ehlers-danlos syndrome (heds) or hypermobility spectrum disorder (hsd) with multidirectional shoulder instability: an observational study. Physiotherapy. 2020;107:11-8.
19. Spanhove V, De Wandele I, Malfait F, Calders P, Cools A. Home-based exercise therapy for treating shoulder instability in patients with hypermobile Ehlers-Danlos syndrome/hypermobility spectrum disorders. A randomized trial. Disabil Rehabil. 2022:1-11.
20. The Danish Rheumatism Association. Treatment of hypermobility – prevention of pain and injuries. 2015. Available from: https://www.gigtforeningen.dk/viden-om-gigt/diagnoser/hypermobilitet/behandling-af-hypermobilitet/.
21. Liaghat B, Skou ST, Søndergaard J, Boyle E, Søgaard K, Juul-Kristensen B. Short-term effectiveness of high-load compared with low-load strengthening exercise on self-reported function in patients with hypermobile shoulders: a randomised controlled trial. Br J Sports Med. 2022.
22. Liaghat B, Skou ST, Jørgensen U, Sondergaard J, Søgaard K, Juul-Kristensen B. Heavy shoulder strengthening exercise in people with hypermobility spectrum disorder (HSD) and long-lasting shoulder symptoms: a feasibility study. Pilot Feasibility Stud. 2020;6:97.




