Når træning tæller mere end tallet på vægten – fysisk aktivitet som sundhedsindikator
Forfattere: Rasmus Nørgaard Larsen, Stud.fys1, Signe Refsgaard Bech, PhD1, Anne-Mette Dissing, PhD1
1Fysioterapeutuddannelsen, Professionshøjskolen UCN, Selma Lagerløfs Vej 2, 9220 Aalborg
Korresponderende forfatter: Anne-Mette Dissing, atd@ucn.dk
Adresse: Fysioterapeutuddannelsen, Professionshøjskolen UCN, Selma Lagerløfs Vej 2, 9220 Aalborg ORCID: 0000-0003-2090-8983

Resumé
Høj vægt er ofte forbundet med udviklingen af en række sygdomme, herunder artrose, visse former for kræft, type 2-diabetes og hjerte-kar-sygdomme. BMI bruges til at vurdere, om vægten er høj, men målet har væsentlige begrænsninger, idet det ikke skelner mellem fedtfordeling, muskelmasse eller fysisk aktivitetsniveau (3,4). Koblingen mellem høj vægt og de nævnte sygdomme hænger sammen med, at især visceralt fedt kan føre til systemisk inflammation og oxidativt stress (5,6). Det samme gør sig dog gældende ved fysisk inaktivitet (7) og vægtstigmatisering (2), hvorfor et ensidigt fokus på vægttab er uhensigtsmæssigt. Samtidig viser evidens, at sult- og mæthedsregulerende hormoner ikke tilpasses vægttabet, hvilket er en af flere faktorer, der gør det vanskeligt for mange at vedligeholde et vægttab (8). Derudover viser studier, at lav kondition er en stærkere prædiktor for dødelighed end høj vægt (9), og at fysisk aktivitet reducerer systemisk inflammation og forbedrer sundhedsmarkører uafhængigt af vægttab (6,10). I denne artikel beskriver vi derfor, hvorfor vi anbefaler at skifte til en vægtinkluderende og aktivitetsfokuseret tilgang i klinisk praksis.
Vægt som sundhedsmarkør
Høj vægt er globalt en stigende tendens, hvilket kan have konsekvenser for folkesundheden. Men hvordan kan vi vurdere, hvornår et individs vægt udgør en sundhedsrisiko? I mange år – og stadig i dag – har BMI (Body Mass Index) været det mest anvendte måleredskab til netop dette.
Ifølge Verdenssundhedsorganisationen (WHO) stiger risikoen for sygdomme som type 2-diabetes, hjerte-kar-sygdomme og generelt tidlig død, jo højere BMI (3). På den måde fungerer BMI i dag som en sundhedsindikator. BMI er dog ikke et præcist diagnostisk værktøj på individniveau, men blev udviklet af en belgisk matematiker i 1832 for at beskrive gennemsnitsmanden (11). BMI tager ikke højde for muskelmasse, fedtfordeling eller fysisk aktivitetsniveau og kan derfor fejlklassificere veltrænede personer med høj muskelmasse som overvægtige (4).
Desuden skelner BMI ikke mellem subkutant og visceralt fedt, hvor især det viscerale fedt er metabolisk aktivt og fremmer inflammatoriske processer, der øger risikoen for fx type 2-diabetes, hjerte-kar-sygdomme, visse kræftformer og artrose (6). På grund af disse individuelle forskelle kan der ikke påvises en direkte sammenhæng mellem BMI og dødelighed på individniveau (10). Det er derfor ikke muligt alene ud fra vægt eller BMI at afgøre, hvornår fedt aflejres visceralt, og dermed hvornår en person er sund eller usund (4,12–14).
På befolkningsniveau ses en sammenhæng mellem et BMI over 35 og øget dødelighed (9,15). En nyere meta-analyse finder dog, at den laveste dødelighed ses ved et BMI mellem 23 og 34 (16). Når høj vægt ofte kædes sammen med øget risiko for sygdomme og dødelighed, er det derfor relevant at se nærmere på systemisk inflammation og oxidativt stress.
Relationen mellem høj vægt, systemisk inflammation og oxidativt stress
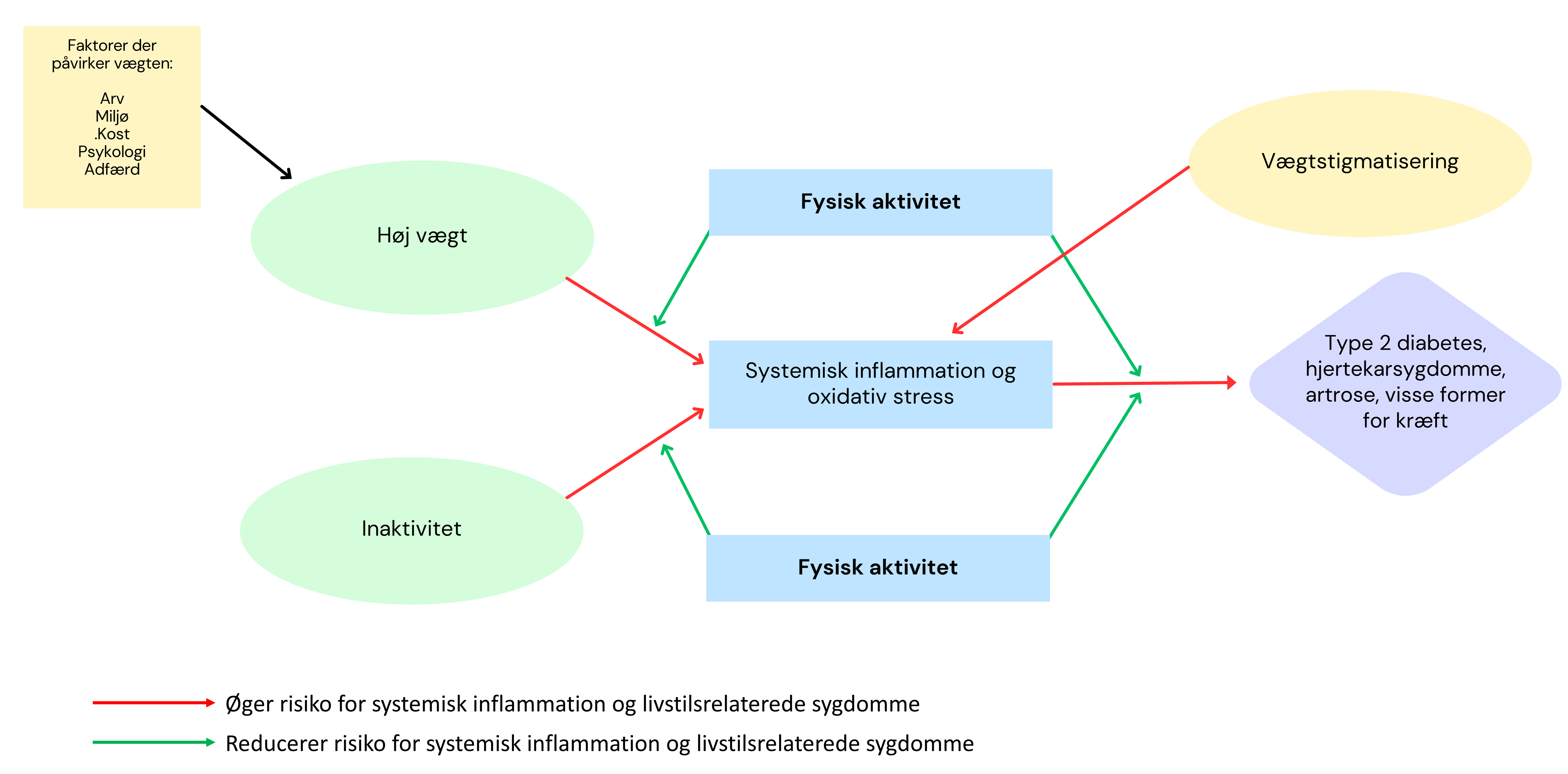
De fysiologiske mekanismer bag udviklingen af systemisk inflammation ved høj vægt er koblet til et vedvarende kalorieoverskud, der fører til fedtlagring i adipocytter, hvilket med tiden medfører hypertrofi og hyperplasi af adipocytterne (17). Når lagringskapaciteten overstiges, lagres fedtet visceralt omkring indre organer som lever og tarme. Dette viscerale fedt er særligt metabolisk aktivt og øger sekretionen af proinflammatoriske cytokiner (fx TNF-α og IL-1β), som bidrager til kronisk systemisk inflammation og oxidativt stress (6). Dette medvirker samlet til en forværring af metaboliske parametre som triglycerider, LDL/HDL-forhold, blodtryk og HbA1c (17). Disse mekanismer spiller en central rolle i udviklingen af sygdomme som type 2-diabetes, hypertension, hjerte-kar-sygdomme og visse kræftformer, som illustreret i figur 1 (6,17).
Men hvis disse mekanismer øger risikoen for de førnævnte sygdomme, hvorfor taber vi os så ikke bare? Og hvorfor kan det være problematisk med et vægtfokuseret sundhedssyn?
Kroppens modstand mod varigt vægttab
Selvom vægttab kan forbedre helbredet og reducere sygdomsrisikoen, er det for mange svært at opretholde et vægttab. I Look AHEAD-studiet blev der observeret et gennemsnitligt vægttab på 8,5 % efter ét års intensivt livsstilsforløb i interventionsgruppen og 0,6 % i kontrolgruppen. Efter otte år var vægttabet reduceret til 4,7 % i interventionsgruppen og steget med 2,1 % i kontrolgruppen (18).
Et systematisk review og meta-analyse fandt en forskel i absolut vægttab på 2,3 kg mere i interventionsgruppen sammenlignet med kontrolgruppen, og efter to år var forskellen faldet til 1,8 kg i interventionsgruppens favør (19).
Forskning har vist, at 40–75 % af kropsvægten kan tilskrives genetiske faktorer (20), som påvirker appetit, energiforbrug, vægttab og vægtøgning (21). Over 1100 gensekvenser og varianter er i dag knyttet til høj vægt (21,22). Derudover spiller adfærd, kost, psykologi, miljø og socioøkonomiske forhold også en væsentlig rolle (23) (se figur 1).
Et illustrativt eksempel på kroppens modstand mod vægttab ses i ændringer i appetitregulerende hormoner. I et interventionsstudie over 10 uger, hvor deltagerne i gennemsnit tabte 13,5 kg, sås et fald i mængden af appetitdæmpende hormoner som leptin og en stigning i appetitstimulerende hormoner som ghrelin – ændringer, der stadig var til stede et år efter interventionen (8).
Dette understreger, at kroppen aktivt forsøger at genetablere sin tidligere vægt, hvilket gør vedvarende vægttab biologisk og adfærdsmæssigt vanskeligt at opretholde for mange, da mange af de processer, der modarbejder vægttab, ligger uden for vores bevidste kontrol.
Vægtstigmatisering
Sideløbende med disse biologiske barrierer oplever mange mennesker med høj vægt også vægtstigmatisering. Vægtstigmatisering defineres af Vidensråd for Forebyggelses nyeste rapport som “negative stereotyper rettet mod personer, der afviger fra de dominerende normer for kropsvægt” (24). Rapporten påpeger, at vægtstigmatisering er et gennemgående samfundsproblem, men særligt udbredt inden for sundhedsvæsenet. Dette er ikke uden konsekvenser, da vægtstigmatisering i sig selv er forbundet med vægtøgning, mindre fysisk aktivitet og lavere trivsel (25,26). Derudover har et studie fundet, at 27 % af sammenhængen mellem høj vægt og dysregulering – i form af blandt andet øget inflammation – kan tilskrives stigmatisering (27).
Som følge af vægtstigmatisering ses fysiologiske stressreaktioner med øget grad af systemisk inflammation og oxidativt stress hos stigmatiserede personer, uafhængigt af vægten i sig selv (1,2), som illustreret i figur 1. Derudover er personer, der oplever vægtstigmatisering, tilbøjelige til at undgå fysisk aktivitet af frygt for yderligere diskrimination, og mange oplever en skamkultur, hvor de føler sig ”for tykke” til at deltage i motion (1,28).
Stigmatiserede patienter er desuden mindre tilbøjelige til at opsøge sundhedsprofessionelle. Personer med højere vægt oplever kortere konsultationer og mindre patientuddannelse og giver ofte udtryk for, at de føler sig uvelkomne. Mange beskriver en oplevelse af at blive mødt med lavere engagement og prioritet fra sundhedsprofessionelle (28). Dette kan føre til forsinket eller helt udeblivende behandling i sundhedsvæsenet.
De rammes også hyppigere af psykiske helbredsproblemer som depression, angst og lavt selvværd på baggrund af øget selvstigmatisering, kropsutilfredshed og social isolation af frygt for at opleve yderligere diskrimination (1,2,24,29).
Samlet set tyder evidensen på, at de psykologiske og biologiske reaktioner på vægtstigmatisering i sig selv udgør en sundhedsrisiko – potentielt større end ved høj vægt isoleret set (1,2).
Relationen mellem inaktivitet og livstilsrelaterede sygdomme
Den vedvarende biologiske modstand mod vægttab illustrerer, hvor komplekst og vanskeligt det er for de fleste at opnå og fastholde et vægttab. Dette rejser spørgsmålet om, hvorvidt det primære sundhedsfokus i højere grad burde rettes mod andre, mere påvirkelige faktorer.
Fysisk inaktivitet er i sig selv en markant risikofaktor for udvikling af sygdomme som type 2-diabetes, hjerte-kar-sygdomme, visse kræftformer og tidlig død – i nogle tilfælde en større risikofaktor end høj vægt isoleret set (7). Da høj vægt og inaktivitet ofte forekommer samtidig (30), kan det sløre billedet af, hvad der egentlig udgør den største sundhedstrussel. Det er derfor muligt, at en betydelig del af den sygdomsrisiko, der tilskrives høj vægt, reelt skyldes inaktivitet (9).
Derfor er det relevant at se på, hvordan inaktivitet kan føre til disse sygdomme. Det sker ved, at inaktivitet blandt andet fremmer ophobning af visceralt fedt, hvilket aktiverer inflammatoriske signalveje og kan føre til systemisk inflammation (6,31). Dermed ses det også, at de underliggende mekanismer i høj grad overlapper med dem, der ses ved høj vægt.
Hvad er det nye?
Fysisk aktivitet har veldokumenterede sundhedsfremmende effekter. Den forbedrer kropskompositionen og reducerer visceralt fedt, systemisk inflammation og oxidativt stress (6,32).
Disse fysiologiske forandringer sker uafhængigt af vægttab og kan dermed forbedre helbredet, selv ved høj vægt. Et nyt systematisk review viste, at personer med BMI > 25 og god kondition ikke havde øget dødelighed sammenlignet med personer med BMI 18,5–25 med god kondition. Selv personer med BMI > 30 og god kondition havde kun en beskeden, ikke-signifikant stigning i relativ risiko (Hazard Ratio (HR) = 1,11), mens personer med BMI 18,5–25 og lav kondition havde en markant højere risiko (HR = 1,92). Uanset BMI viste det sig, at personer med lav kondition havde dobbelt så høj risiko for dødelighed sammenlignet med personer med god kondition (10).
En af de centrale fysiologiske mekanismer ved fysisk aktivitet er dens antiinflammatoriske effekt. Fysisk aktivitet reducerer mængden af visceralt fedt (33) og sænker niveauet af proinflammatoriske cytokiner som TNF-α, samtidig med at udskillelsen af antiinflammatoriske myokiner fremmes (34). Især IL-6 ser ud til at have en betydelig antiinflammatorisk, medierende effekt (6,35). Eftersom systemisk inflammation, som tidligere nævnt, er en central mekanisme i udviklingen af hjerte-kar-sygdomme, type 2-diabetes, visse kræftformer og artrose, spiller fysisk aktivitet en afgørende rolle i at reducere risikoen for disse (6,35).
Dette indikerer, at det muligvis ikke er den høje vægt i sig selv, men snarere et lavt konditionsniveau og inaktivitet, der er den primære drivkraft bag den øgede risiko for sygdom. Konditionsniveau fremstår derfor som en mere præcis sundhedsindikator end BMI og vægt (10,36).
Det skal dog anerkendes, at en vis øget risiko ved høj vægt – særligt ved BMI over 35 – fortsat kan observeres, også blandt fysisk aktive (10,36,37). På baggrund af de genetiske og biologiske barrierer mod vægttab og den lave succesrate ved vægttabsinterventioner uden medicin giver det derfor mening at rette fokus mod de faktorer, vi faktisk kan påvirke – herunder fysisk aktivitet (38).
Øget fysisk aktivitet kan ikke blot markant reducere risikoen for sygdomme som hjerte-kar-sygdomme, type 2-diabetes og flere andre, men også mindske risikoen for vægtstigmatisering, som i Danmark er et udbredt og veldokumenteret sundhedsproblem (24,39).
Vi kan naturligvis ikke komme uden om, at der er kommet flere lægemidler på markedet, som generelt har god effekt på vægttab (40). Uanset dette er det dog afgørende fortsat at have fokus på fysisk aktivitet, da 23–39 % af vægttabet uden fysisk aktivitet vil udgøres af muskelmasse. Det har en negativ effekt på helbred og funktionsniveau, særligt hos ældre eller svækkede personer (41).
Dog skal man være opmærksom på, at et for stort kalorieunderskud som følge af kombinationen af medicin og høj grad af fysisk aktivitet kan føre til skadelige effekter i kroppen (42). Derudover er det vigtigt at være opmærksom på, at medicininduceret vægttab i høj grad kun opretholdes, så længe medicinen indtages (43).
Vigtigste punkter til den kliniske praksis
- Flyt fokus væk fra vægten – vægt kan ikke stå alene som måleredskab for sundhed.
- Tal med patienten om, hvordan det fysiske aktivitetsniveau kan øges.
- Undgå vægtstigmatiserende sprogbrug som fx fed, fedmeepidemi, overvægtig person, manglende viljestyrke og kampen mod fedme – samt sprog, der tilskriver skyld, da de negative konsekvenser af vægtstigmatisering påvirker personer med høj vægts psykiske, sociale og fysiske sundhed.
- Overvej, om vægt er relevant i samtalen med patienten.
- Vægttabsmedicin bør altid kombineres med anbefalinger om fysisk aktivitet.
Referencer
1. Tomiyama AJ, Carr D, Granberg EM, Major B, Robinson E, Sutin AR, m.fl. How and why weight stigma drives the obesity ‘epidemic’ and harms health. BMC Medicine. 15. august 2018;16(1):123.
2. Sutin AR, Stephan Y, Terracciano A. Weight Discrimination and Risk of Mortality. Psychol Sci. november 2015;26(11):1803–11.
3. World Health Organization [Internet]. [henvist 4. januar 2025]. A healthy lifestyle – WHO recommendations. Tilgængelig hos: https://www.who.int/europe/news-room/fact-sheets/item/a-healthy-lifestyle—who-recommendations
4. Tomiyama AJ, Hunger JM, Nguyen-Cuu J, Wells C. Misclassification of cardiometabolic health when using body mass index categories in NHANES 2005–2012. Int J Obes. maj 2016;40(5):883–6.
5. Lee D chul, Artero EG, Sui X, Blair SN. Review: Mortality trends in the general population: the importance of cardiorespiratory fitness. J Psychopharmacol. 1. november 2010;24(4_suppl):27–35.
6. Pedersen BK. The Physiology of Optimizing Health with a Focus on Exercise as Medicine. Annual Review of Physiology. 10. februar 2019;81(Volume 81, 2019):607–27.
7. Ekelund U, Ward HA, Norat T, Luan J, May AM, Weiderpass E, m.fl. Physical activity and all-cause mortality across levels of overall and abdominal adiposity in European men and women: the European Prospective Investigation into Cancer and Nutrition Study (EPIC)2345. The American Journal of Clinical Nutrition. 1. marts 2015;101(3):613–21.
8. Sumithran P, Prendergast LA, Delbridge E, Purcell K, Shulkes A, Kriketos A, m.fl. Long-Term Persistence of Hormonal Adaptations to Weight Loss. New England Journal of Medicine. 27. oktober 2011;365(17):1597–604.
9. Schramm S, Bramming M, Davidsen M, Amalie Rosendahl Jensen H, Tolstrup J. Sygdomsbyrden i Danmark – risikofaktorer [Internet]. Sundhedsstyrelsen, Statens institut for folkesundhed, Syddansk universitet,; 2023. Tilgængelig hos: https://www.sst.dk/-/media/Udgivelser/2023/Sygdomsbyrden-2023/Risikofaktorer-Sygdomsbyrden-2023.ashx
10. Weeldreyer NR, Guzman JCD, Paterson C, Allen JD, Gaesser GA, Angadi SS. Cardiorespiratory fitness, body mass index and mortality: a systematic review and meta-analysis. Br J Sports Med. 1. marts 2025;59(5):339–46.
11. Eknoyan G. Adolphe Quetelet (1796 1874) the average man and indices of obesity. Nephrology Dialysis Transplantation. 17. august 2007;23(1):47–51.
12. Goossens GH. The Metabolic Phenotype in Obesity: Fat Mass, Body Fat Distribution, and Adipose Tissue Function. Obesity Facts. 1. juni 2017;10(3):207–15.
13. Abdelaal M, le Roux CW, Docherty NG. Morbidity and mortality associated with obesity. Ann Transl Med. april 2017;5(7):161
14. Khan SS, Ning H, Wilkins JT, Allen N, Carnethon M, Berry JD, m.fl. Association of Body Mass Index With Lifetime Risk of Cardiovascular Disease and Compression of Morbidity. JAMA Cardiol. 1. april 2018;3(4):280–7.
15. Nowak MM, Niemczyk M, Gołębiewski S, Pączek L. Impact of Body Mass Index on All-Cause Mortality in Adults: A Systematic Review and Meta-Analysis. J Clin Med. 16. april 2024;13(8):2305.
16. Wiebe N, Lloyd A, Crumley ET, Tonelli M. Associations between body mass index and all-cause mortality: A systematic review and meta-analysis. Obes Rev. oktober 2023;24(10):e13588.
17. Jin X, Qiu T, Li L, Yu R, Chen X, Li C, m.fl. Pathophysiology of obesity and its associated diseases. Acta Pharm Sin B. juni 2023;13(6):2403–24.
18. The Look AHEAD Research Group. Eight‐year weight losses with an intensive lifestyle intervention: The look AHEAD study. Obesity. januar 2014;22(1):5–13.
19. Madigan CD, Graham HE, Sturgiss E, Kettle VE, Gokal K, Biddle G, m.fl. Effectiveness of weight management interventions for adults delivered in primary care: systematic review and meta-analysis of randomised controlled trials. BMJ. 30. maj 2022;e069719.
20. Silventoinen K, Jelenkovic A, Sund R, Hur YM, Yokoyama Y, Honda C, m.fl. Genetic and environmental effects on body mass index from infancy to the onset of adulthood: an individual-based pooled analysis of 45 twin cohorts participating in the COllaborative project of Development of Anthropometrical measures in Twins (CODATwins) study1, 2, 3. The American Journal of Clinical Nutrition. 1. august 2016;104(2):371–9.
21. Silventoinen K, Jelenkovic A, Sund R, Yokoyama Y, Hur YM, Cozen W, m.fl. Differences in genetic and environmental variation in adult BMI by sex, age, time period, and region: an individual-based pooled analysis of 40 twin cohorts. The American Journal of Clinical Nutrition. 1. august 2017;106(2):457–66.
22. Duarte MKRN, Leite-Lais L, Agnez-Lima LF, Maciel BLL, Morais AH de A. Obesity and Nutrigenetics Testing: New Insights. Nutrients. 23. februar 2024;16(5):607.
23. Elks CE, Den Hoed M, Zhao JH, Sharp SJ, Wareham NJ, Loos RJF, m.fl. Variability in the Heritability of Body Mass Index: A Systematic Review and Meta-Regression. Front Endocrinol [Internet]. 28. februar 2012 [henvist 30. marts 2025];3. Tilgængelig hos: https://www.frontiersin.org/journals/endocrinology/articles/10.3389/fendo.2012.00029/full
24. Vægtstigmatisering. Forekomst, betydninger og forebyggelsespotentiale | Vidensråd for Forebyggelse [Internet]. 2025 [henvist 16. maj 2025]. Tilgængelig hos: https://vidensraad.dk/rapport/vaegtstigmatisering
25. Lee KM, Hunger JM, Tomiyama AJ. Weight stigma and health behaviors: evidence from the Eating in America Study. Int J Obes. juli 2021;45(7):1499–509.
26. Pearl RL, Puhl RM, Himmelstein MS, Pinto AM, Foster GD. Weight Stigma and Weight-Related Health: Associations of Self-Report Measures Among Adults in Weight Management. Ann Behav Med. 25. april 2020;54(11):904–14.
27. Daly M, Sutin AR, Robinson E. Perceived Weight Discrimination Mediates the Prospective Association Between Obesity and Physiological Dysregulation: Evidence From a Population-Based Cohort. Psychol Sci. juli 2019;30(7):1030–9.
28. Vartanian LR, Novak SA. Internalized Societal Attitudes Moderate the Impact of Weight Stigma on Avoidance of Exercise. Obesity. 2011;19(4):757–62.
29. Westbury S, Oyebode O, van Rens T, Barber TM. Obesity Stigma: Causes, Consequences, and Potential Solutions. Curr Obes Rep. 2023;12(1):10–23.
30. Silveira EA, Mendonça CR, Delpino FM, Souza GVE, Rosa LP de S, Oliveira C de, m.fl. Sedentary behavior, physical inactivity, abdominal obesity and obesity in adults and older adults: A systematic review and meta-analysis. Clinical Nutrition ESPEN. 1. august 2022;50:63–73.
31. Gratas-Delamarche A, Derbré F, Vincent S, Cillard J. Physical inactivity, insulin resistance, and the oxidative-inflammatory loop. Free Radic Res. januar 2014;48(1):93–108.
32. Warburton DER, Nicol CW, Bredin SSD. Health benefits of physical activity: the evidence. CMAJ. 14. marts 2006;174(6):801–9.
33. Vissers D, Hens W, Taeymans J, Baeyens JP, Poortmans J, Van Gaal L. The Effect of Exercise on Visceral Adipose Tissue in Overweight Adults: A Systematic Review and Meta-Analysis. Votruba SB, redaktør. PLoS ONE. 8. februar 2013;8(2):e56415.
34. Severinsen MCK, Pedersen BK. Muscle–Organ Crosstalk: The Emerging Roles of Myokines. Endocr Rev. 1. august 2020;41(4):594–609.
35. Gleeson M, Bishop NC, Stensel DJ, Lindley MR, Mastana SS, Nimmo MA. The anti-inflammatory effects of exercise: mechanisms and implications for the prevention and treatment of disease. Nat Rev Immunol. september 2011;11(9):607–15.
36. Barry VW, Caputo JL, Kang M. The Joint Association of Fitness and Fatness on Cardiovascular Disease Mortality: A Meta-Analysis. Progress in Cardiovascular Diseases. 1. juli 2018;61(2):136–41.
37. Finkelstein EA, Brown DS, Wrage LA, Allaire BT, Hoerger TJ. Individual and Aggregate Years‐of‐life‐lost Associated With Overweight and Obesity. Obesity. februar 2010;18(2):333–9.
38. Wahlich C, Chaudhry UAR, Fortescue R, Cook DG, Hirani S, Knightly R, m.fl. Long-term follow-up and objective physical activity measurements of community-based physical interventions in adults: a systematic review and meta-analysis. The Lancet. 1. november 2019;394:S96.
39. Nationalt center for overvægt. Vejledning i respektfuld sprog og billedbrug [Internet]. Nationalt center for overvægt; s. 10. Tilgængelig hos: https://www.ncfo.dk/wp-content/uploads/2023/08/Vejledning-i-respektfuld-sprog-og-billedbrug.pdf
40. Zhang R, Hou Q chuan, Li B hong, Deng L, Yang Y mei, Li T xin, m.fl. Efficacy and safety of subcutaneous semaglutide in adults with overweight or obese: a subgroup meta-analysis of randomized controlled trials. Front Endocrinol. 26. juni 2023;14:1132004.
41. Stefanakis K, Kokkorakis M, Mantzoros CS. The impact of weight loss on fat-free mass, muscle, bone and hematopoiesis health: Implications for emerging pharmacotherapies aiming at fat reduction and lean mass preservation. Metabolism. december 2024;161:156057.
42. Mountjoy M, Ackerman KE, Bailey DM, Burke LM, Constantini N, Hackney AC, m.fl. 2023 International Olympic Committee’s (IOC) consensus statement on Relative Energy Deficiency in Sport (REDs). Br J Sports Med. september 2023;57(17):1073–97.
43. Wilding JPH, Batterham RL, Davies M, Van Gaal LF, Kandler K, Konakli K, m.fl. Weight regain and cardiometabolic effects after withdrawal of semaglutide: The STEP 1 trial extension. Diabetes, Obesity and Metabolism. august 2022;24(8):1553–64.